Диабетът е заболяване, което започва с проблеми в кръвната захар, но може да доведе до засягане на много органи и системи на организма. Ето кои са основните поражения, които захарната болест тихомълком нанася с времето, представени от д-р Валентин Христозов, началник на Отделението по офталмология в Болница „Тракия“ в иновативната интернет платформа CredoWeb:
- Очи – диабетна ретинопатия (ДР)
Увреждания на нервите – невропатия
Бъбречни заболявания – нефропатия
Кардио-васкуларни нарушения – сърце и кръвоносни съдове
Диабетната ретинопатия е една от водещите причини за слепота при хората в активна възраст (20-65 г.). При поставяне на диагнозата на пациенти с неинсулинозависим тип диабет, се оказва, че 20% от тях вече са развили това състояние. Първите признаци се появяват 7- 8 г. след началото на захарния диабет. Признаци на ретинопатия 15 г. след поставяне на диагнозата диабет има при 97% от пациентите на инсулиново и 80% от пациентите на неинсулиново лечение. Тя е по-честа при диабет тип 1. Нелекуваната диабетна ретинопатия води до постепенно и прогресивно намаление на зрението и слепота. Поради тази причина е задължително при диабетици да се прави пълен очен преглед с разширяване на зениците с капки поне веднъж годишно, а при бременни жени с диабет – на всяко тримесечие.
Основните механизми, които са причина за измененията в очното дъно са двa
• запушване на кръвоносните съдове на ретината (оклузия)
• повишена съдова пропускливост (пермеабилитет)
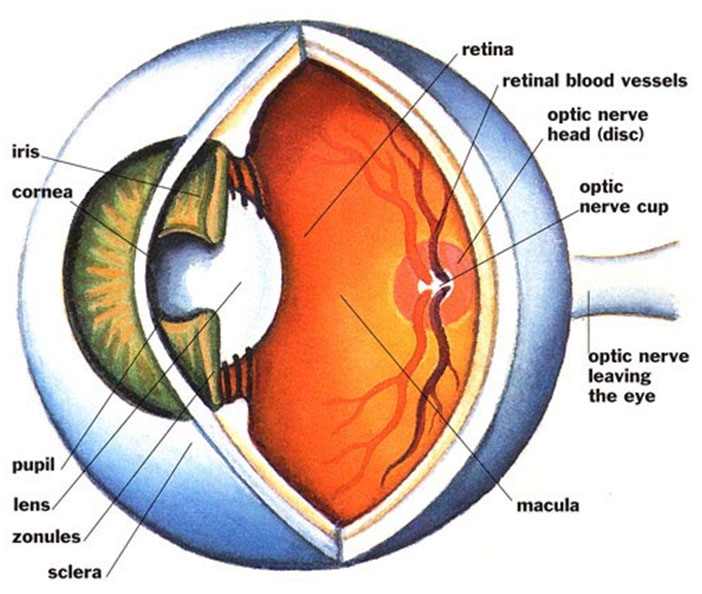
Диабетната ретинопатия е заболяване на малките кръвоносни съдове, каквито са тези на ретината. Първо се засягат капилярите, после венулите и артериолите. Ранните промени в капилярите се свързват с нарушаване на структурата на стената им поради загуба на клетки, наречени перицити. Мембраната върху, която са разположени задебелява. За да компенсират липсата на перицити, клетките от вътрешния слой на капилярната стена, т.нар ендотелни клетки нарастват по размер. Загубата на перицити и задебеляването на базалната мембрана са ранно настъпващи промени в съдовата стена. Те водят до нестабилност на стенaтa на капилярите на ретината, което е предпоставка за тяхното разширяване (дилатация) и формиране на микроскопични разширения – микроаневризми.
Микроаневризмите са най-ранен белег за диабетна ретинопатия и се визуализират чрез флуоресцеинова ангиография, позната на пациентите като цветна снимка на очното дъно. Поради увреждането на съдовете ретината не се кръвоснабдява достатъчно. Променя се съдържанието на гликирания хемоглобин в еритроцитите, което води до намаляване на транспорта на кислород и отдаването му към тъканите. Нарушено е изхранването на ретината. Това е т.нар. исхемия, която е причина на по-късен етап в ретината да се разрастват нови кръвоносни съдове. Те са чупливи и при разкъсването им се получават кръвоизливи.
В повечето случаи загубата на зрението може да бъде предотвратена при проследяване на състоянието от очен лекар и правилно лечение. Развитието на непролиферативна диабетна ретинопатия при пациенти с диабет тип 1 рядко започва по-рано от 3-4 г. след началото на заболяването. При диабет от тип 2 тя може да се диагностицира заедно с откриването на диабета или да бъде причина за откриването му при случаен преглед от очен лекар.
Общопрактикуващите лекари трябва задължително да насочват болните от диабет за редовни прегледи от специалист. Ако не се лекува, тази форма прогресира в пролиферативна диабетна ретинопатия (ПДР), която крие големи рискове за загуба на зрението. Дължи се на недостатъчно кръвоснабдяване на ретината с произвеждане от нейна страна на т.н. вазопролиферативен фактор (хормон, стимулиращ образуване на нови кръвоносни съдове).
Основен признак е неоваскуларизацията – новообразувани кръвоносни съдове, които изхождат от ретината или зрителния нерв и имат склонност да кървят и прорастват във вътрешността на окото. Късно усложнение е тракционно отлепване на ретината. Освен загубата на зрението от кръвоизливив може да се стигне и до по-тежки изменения като тракционно отлепване на ретината и неоваскуларна глаукома (прорастване на неоваскуларни съдове в областта на оттичане на вътреочната течност и повишаване на вътреочното налягане до много високи стойности). Пациентите с ПДР трябва възможно най-бързо да бъдат обработени с лазер.
Диагностика на диабетната ретинопатия
- Флуоресцеинова ангиография (ФА)
- Венозно се инжектира разтвор на вещество, наречено флуоресцеин и с камерата се правят серия от снимки на кръвоносните съдовете на очното дъно. От това изследване очния лекар преценява дали е необходимо започване на лазерно лечение.
- Оптична Кохерентна Томография (ОСТ)
- „In vivo“ изследване на ретинта в цяла дебелина, което е от изключителна важност за диагностициране на едема в макуларната област.
Лечението на диабетната ретинопатия зависи от формата и стадия. Може да бъде:
• медикаментозно лечение (антиагреганти, ангиопротектори, вазодилататори и витамини от група А, В, Е, и РР)
• лазерно лечение
• хирургично лечение – витректомия
Ефективното лечение на НПДР е лазерното лечение – навременно и правилно проведено. Прилага се с цел стабилизиране на зрението, но не възвръща вече загубеното зрение. Може да се направи в 2 или 3 сеанса или според индивидуалната ситуация по преценка на лекуващия офталмолог. С помощта на лазертерапията по нататъшната загубата на зрението при пациенти с НПДР се предотвратява в повече от 70% от случаите. Когато отокът в центъра на ретината е много изразен, може да се приложат и вътреочни инжекции.
Въпреки че лазертерапията помага за изчезването на неоваскуларизациите, тя не може да възстанови увредените тъкани. Същата е невъзможно да бъде приложена при наличието на кръвоизлив в окото. В тези случаи се прилага хирургична процедура, наречена витректомия, за премахване на вътреочния кръвоизлив, както и за залепване на отлепената ретина.
Витректомията е микрохирургична опрерация, при която се премахва стъкловидното тяло през много малък разрез. След премахване на стъкловидното тяло то се замества със силиконово масло или газ. Прави се и ендофотокоагулация (лазер по време на операцията).
Усложнения при диабетна ретинопатия
• диабетна катаракта
• неоваскуларна глаукома
• ретробулбарен неврит
• отлепване на ретината
Рискови фактори за диабетна ретинопатия
• Давност на диабета
• Тип диабет
• Лош контрол (хипер или хипогликемии)
• Хипертензия
• Бременност
• Бъбречно увреждане
От огромна важност за контрол на диабета и неговите усложнения е мултидисциплинарния подход. Важно е проследяването от офталмолог, общопрактикуващ лекар, ендокринолог и личната ангажираност и отговорност на пациента. Навременното прилагане на лазерно лечение може да промени естествения ход на диабетната ретинопатия, спирайки прогреса й.
Важно е регулирането на стойностите на кръвната захар с прилагане на инсулин и регулиране на въглехидратната, мастната и белтъчната обмяна.
Поддържане на оптимални нива на кръвната захар до 7ммол при диабетици, кръвното налягане и холестерола в кръвта. Изследване на хемоглобин А1С тест (средното ниво на кръвната захар в продължение на три месеца).


Медикаментозное лечение диабетической ретинопатии лучше начинать как можно раньше. Если человеку поставили диагноз сахарный диабет, это уже говорит о том, что нужно посетить офтальмолога.